
Implantes Dentários: Tecnologia, Segurança e Precisão na Reabilitação Oral Moderna
A perda dentária não é apenas uma questão estética. Ela impacta mastigação, fala, estrutura óssea, equilíbrio facial e qualidade de vida. A Implantodontia moderna evoluiu significativamente nas últimas décadas, transformando-se em uma área altamente tecnológica, previsível e baseada em evidência científica.
Hoje, os implantes dentários representam o padrão ouro para substituição de dentes perdidos. Entretanto, o sucesso do tratamento não depende apenas do implante em si, mas do diagnóstico preciso, do planejamento digital e da execução cirúrgica cuidadosa.
O que é um implante dentário?
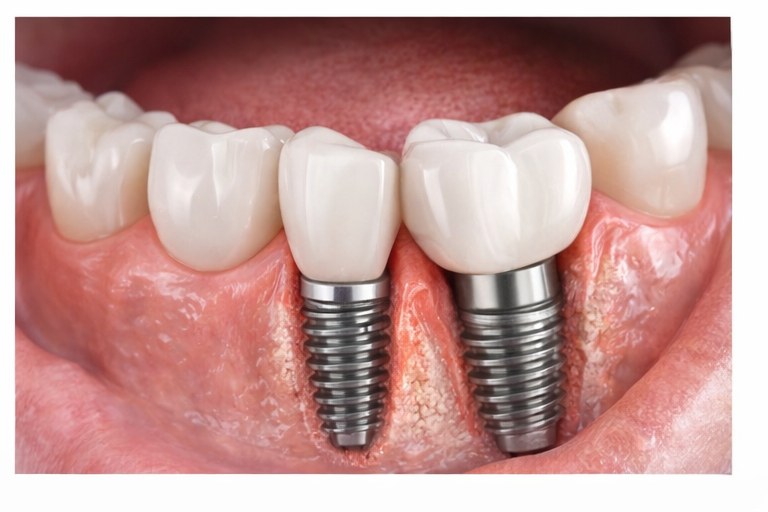
O implante dentário é um dispositivo de titânio biocompatível inserido cirurgicamente no osso maxilar ou mandibular para substituir a raiz de um dente perdido. Após a instalação, ocorre um processo biológico chamado osseointegração, no qual o osso se integra intimamente à superfície do implante.
Diferentemente de próteses removíveis, o implante preserva o volume ósseo, evita sobrecarga nos dentes vizinhos e restabelece função mastigatória próxima ao natural.
Além disso, quando corretamente posicionado, ele mantém a arquitetura gengival e contribui para a harmonia do sorriso e da face.
Implante Guiado por Computador: A Evolução da Cirurgia Digital
A Implantodontia contemporânea incorporou planejamento digital tridimensional. O implante guiado é planejado previamente por meio da integração entre:
-
Tomografia computadorizada
-
Escaneamento intraoral
-
Software de planejamento 3D
Essa integração permite posicionar o implante virtualmente, considerando:
-
Quantidade e qualidade óssea
-
Proximidade de nervos
-
Seio maxilar
-
Resultado protético final desejado
A partir desse planejamento, é confeccionado um guia cirúrgico personalizado que direciona as brocas e o implante com precisão milimétrica.
Consequentemente, a cirurgia torna-se mais previsível, menos invasiva e mais confortável para o paciente.
Implante Convencional: Técnica Tradicional Consagrada
A técnica convencional continua sendo amplamente utilizada e altamente eficaz. Nela, o cirurgião realiza incisão gengival para visualização direta do osso alveolar.
O posicionamento do implante é baseado em exames prévios, porém ajustes podem ser realizados durante o procedimento.
Embora seja uma técnica consagrada e segura, ela tende a envolver maior manipulação tecidual quando comparada à cirurgia guiada minimamente invasiva.
Principais Diferenças Entre Implante Guiado e Convencional
| Implante Guiado | Implante Convencional |
|---|---|
| Planejamento digital prévio | Planejamento clínico intraoperatório |
| Alta previsibilidade tridimensional | Ajustes realizados durante cirurgia |
| Possibilidade de técnica flapless (sem grandes incisões) | Necessidade frequente de abertura gengival |
| Tempo cirúrgico geralmente menor | Tempo pode ser maior dependendo do caso |
| Integração direta com planejamento protético | Planejamento protético posterior à cirurgia |
Segurança e Precisão
A segurança em Implantodontia depende de:
-
Diagnóstico completo
-
Tomografia bem executada
-
Avaliação sistêmica do paciente
-
Técnica cirúrgica adequada
A tomografia computadorizada é indispensável, pois permite visualizar espessura óssea, densidade, nervos alveolares e limites anatômicos.
Sem esse exame, o risco cirúrgico aumenta significativamente.

🦷 Implantes em Pacientes com Condições Sistêmicas
Avaliação Biológica, Estabilidade Metabólica e Segurança Cirúrgica
A implantodontia moderna não pode ser conduzida apenas sob perspectiva mecânica ou cirúrgica. Pelo contrário, o sucesso da osseointegração depende diretamente do equilíbrio sistêmico do paciente. Portanto, antes de qualquer intervenção, é fundamental avaliar cuidadosamente as condições metabólicas, imunológicas e inflamatórias que possam interferir na cicatrização óssea e na estabilidade peri-implantar a longo prazo.
Em outras palavras, o implante não falha apenas por questões técnicas — ele pode falhar quando a biologia não está preparada.
🔹 Diabetes
Pacientes com diabetes mellitus controlada podem, sim, receber implantes dentários com elevado grau de previsibilidade. Entretanto, essa indicação está condicionada ao adequado controle glicêmico e à estabilidade metabólica comprovada.
Primeiramente, é importante compreender que a hiperglicemia crônica pode comprometer a microcirculação sanguínea, reduzir a resposta imunológica e alterar a formação de colágeno. Consequentemente, o processo de cicatrização torna-se mais lento e suscetível a infecções.
Contudo, quando os níveis de glicemia encontram-se estabilizados, estudos demonstram taxas de sucesso semelhantes às de pacientes não diabéticos. Portanto, o diagnóstico de diabetes, isoladamente, não contraindica o implante — o que realmente importa é o grau de controle metabólico.
Por outro lado, a diabetes descompensada aumenta significativamente o risco de falha de osseointegração, infecção pós-operatória e perda óssea marginal. Assim, nesses casos, o tratamento deve ser postergado até que a condição sistêmica esteja adequadamente controlada.
A segurança cirúrgica começa na estabilidade metabólica.
🔹 Pacientes em Uso de Imunossupressores
O uso de medicamentos imunossupressores exige análise criteriosa e, frequentemente, avaliação médica conjunta. Afinal, esses fármacos podem reduzir a capacidade de resposta inflamatória e comprometer o processo de cicatrização.
Inicialmente, deve-se considerar o motivo do uso da medicação — transplantes, doenças autoimunes ou terapias oncológicas. Cada contexto apresenta riscos biológicos distintos.
Além disso, a supressão do sistema imunológico pode aumentar a susceptibilidade a infecções pós-operatórias. Consequentemente, o planejamento cirúrgico deve ser ainda mais cuidadoso, priorizando controle asséptico rigoroso e acompanhamento pós-operatório estruturado.
Entretanto, é importante destacar que o uso de imunossupressores não representa contraindicação absoluta. Quando há estabilidade clínica e acompanhamento médico adequado, a instalação de implantes pode ser realizada com segurança.
Mais uma vez, a chave está na avaliação individualizada.
🔹 Doenças Periodontais
Pacientes com histórico ou presença ativa de periodontite exigem atenção especial antes da instalação de implantes. Isso porque a doença periodontal é uma condição inflamatória crônica associada à perda óssea progressiva.
Primeiramente, é imprescindível eliminar qualquer foco inflamatório ativo. A presença de inflamação gengival ou bolsas periodontais profundas pode comprometer o ambiente biológico necessário para a osseointegração.
Além disso, indivíduos com histórico de periodontite apresentam maior predisposição à peri-implantite — condição inflamatória que afeta os tecidos ao redor do implante e pode levar à perda óssea progressiva.
Portanto, o tratamento periodontal prévio não é apenas recomendado — ele é essencial para restabelecer equilíbrio biológico antes da cirurgia.
Somente após a estabilização inflamatória o implante deve ser considerado.
🔹 Hipotireoidismo e Hipertireoidismo
As disfunções da tireoide influenciam diretamente o metabolismo ósseo. Consequentemente, alterações hormonais podem interferir na remodelação e maturação óssea ao redor do implante.
No caso do hipotireoidismo controlado, quando o paciente mantém acompanhamento médico e níveis hormonais estabilizados, a cirurgia pode ser realizada com segurança.
Por outro lado, no hipertireoidismo descompensado, pode haver aumento do metabolismo ósseo e maior risco de reabsorção. Assim, a estabilidade hormonal torna-se requisito indispensável antes da intervenção.
Em ambos os casos, a avaliação médica prévia e a confirmação do equilíbrio metabólico são etapas fundamentais do protocolo.
A biologia sistêmica precisa estar em harmonia antes da integração óssea.
🔹 Pacientes Tabagistas (Pacientes que Fumam)
O tabagismo representa um dos fatores de risco modificáveis mais relevantes na implantodontia. Isso porque a nicotina e outras substâncias presentes no cigarro interferem diretamente na microcirculação sanguínea e na resposta inflamatória.
Primeiramente, o tabaco promove vasoconstrição periférica, reduzindo o aporte de oxigênio e nutrientes aos tecidos. Consequentemente, o processo de cicatrização torna-se mais lento e biologicamente menos eficiente.
Além disso, o tabagismo está associado a maior risco de infecção, perda óssea marginal e desenvolvimento de peri-implantite. Estudos demonstram que fumantes apresentam maior taxa de complicações em comparação com não fumantes, especialmente quando o consumo é elevado e contínuo.
Entretanto, é importante esclarecer que o tabagismo não constitui contraindicação absoluta. Pacientes fumantes podem receber implantes, desde que compreendam os riscos envolvidos e, preferencialmente, reduzam ou suspendam o hábito antes e após a cirurgia.
A interrupção temporária do tabagismo nas semanas que antecedem e sucedem o procedimento pode melhorar significativamente a resposta cicatricial.
Assim, mais do que excluir o paciente fumante, a conduta adequada consiste em avaliar risco individual, orientar claramente e adotar protocolo cirúrgico criterioso.

Implantes Em Curitiba – Dr Cláudio Stroparo e Dr Francisco Stroparo
🔵 Síntese Estratégica
Em síntese, condições sistêmicas não devem ser encaradas como contraindicações automáticas, mas como fatores que exigem análise aprofundada e planejamento criterioso.
Implantes dentários podem ser realizados com segurança em pacientes com diabetes controlada, disfunções tireoidianas estabilizadas, histórico periodontal tratado, uso monitorado de imunossupressores ou mesmo em tabagistas conscientes dos riscos.
Entretanto, a decisão nunca deve ser baseada apenas na ausência de sintomas. Ela deve ser sustentada por estabilidade clínica comprovada.
Na implantodontia contemporânea, previsibilidade não depende apenas da técnica cirúrgica — depende do respeito aos limites biológicos de cada organismo.
Biologia antes da intervenção.
Estabilidade antes da cirurgia.
Planejamento antes da decisão.
Importância do Planejamento Pré-Cirúrgico
Antes da cirurgia, é fundamental:
-
Avaliação clínica detalhada
-
Exames laboratoriais quando indicados
-
Controle de doenças sistêmicas
-
Planejamento protético prévio
-
Avaliação oclusal
Além disso, em casos de dentes mal posicionados, pode ser necessário tratamento ortodôntico prévio — inclusive com alinhadores transparentes — para criar espaço ideal para o implante.
Implantes mal posicionados por ausência de planejamento ortodôntico comprometem estética e função.
Pós-Operatório: Cuidados Fundamentais
Após a cirurgia, recomenda-se:
-
Alimentação fria e pastosa nas primeiras 24–48 horas
-
Evitar esforço físico intenso
-
Não fumar
-
Higienização cuidadosa sem traumatizar a área
-
Uso correto das medicações prescritas
O sucesso da osseointegração depende tanto da técnica cirúrgica quanto da disciplina no pós-operatório.
Fase Protética: Provisórios e Definitivos
Após a osseointegração, inicia-se a fase protética.
Pode-se utilizar:
-
Coroas provisórias para modelar gengiva
-
Coroas definitivas em porcelana ou zircônia
-
Próteses protocolo em casos múltiplos
A estética final depende diretamente do posicionamento cirúrgico correto do implante.
.
40 Perguntas Sobre Implantes Dentários
🦷 1. O que é um implante dentário e por que ele é considerado o padrão ouro na reabilitação oral?
✔ Resposta objetiva
O implante dentário é um dispositivo de titânio biocompatível instalado cirurgicamente no osso maxilar ou mandibular com o objetivo de substituir a raiz de um dente perdido. Ele é considerado o padrão ouro porque promove osseointegração previsível, preserva o volume ósseo, restabelece função mastigatória eficiente e permite reabilitação estética com alta estabilidade a longo prazo.
✔ Resposta aprofundada
A perda de um dente desencadeia um processo biológico inevitável: a reabsorção óssea progressiva. Sem estímulo funcional, o osso alveolar reduz sua espessura e altura ao longo do tempo. O implante dentário interrompe esse processo ao restabelecer carga mastigatória fisiológica, estimulando o tecido ósseo e mantendo sua integridade estrutural.
Além disso, diferentemente de próteses removíveis ou pontes fixas convencionais, o implante não depende do desgaste de dentes vizinhos para suporte. Isso preserva estruturas saudáveis e reduz sobrecarga oclusal em dentes adjacentes.
Do ponto de vista biológico, a osseointegração — descoberta e amplamente estudada desde os trabalhos de Brånemark — estabelece uma conexão íntima entre o osso e a superfície do implante. Essa integração permite estabilidade mecânica e funcional duradoura quando o planejamento é adequado.
Portanto, o implante não é apenas uma solução estética, mas uma estratégia reabilitadora que envolve biomecânica, biologia óssea, oclusão e planejamento protético integrado.
🦷 2. O que é implante dentário guiado por computador e por que ele representa a evolução da implantodontia?
✔ Resposta objetiva
O implante guiado é uma técnica cirúrgica baseada em planejamento digital tridimensional que integra tomografia computadorizada e escaneamento intraoral, permitindo posicionamento milimetricamente preciso do implante por meio de um guia cirúrgico personalizado. Ele representa a evolução da implantodontia por aumentar previsibilidade, segurança e integração entre cirurgia e prótese.
✔ Resposta aprofundada
Primeiramente, a implantodontia moderna deixou de ser apenas cirúrgica para se tornar um procedimento digitalmente planejado. No implante guiado, realiza-se tomografia computadorizada de feixe cônico para avaliar volume, densidade óssea e estruturas anatômicas críticas, como nervo alveolar inferior e seio maxilar.
Em seguida, o escaneamento intraoral captura com precisão a anatomia dental e gengival. Esses dados são integrados em software tridimensional, permitindo planejar a posição ideal do implante considerando não apenas o osso disponível, mas principalmente a futura prótese.
Essa abordagem é chamada de planejamento reverso: o implante é posicionado com base no resultado protético desejado. Dessa forma, a cirurgia passa a ser guiada por objetivos estéticos e funcionais previamente definidos.
Consequentemente, o implante guiado reduz variáveis intraoperatórias, aumenta previsibilidade estética e melhora a experiência do paciente ao permitir, em muitos casos, técnica minimamente invasiva.
🦷 3. O que caracteriza a técnica convencional de implante dentário?
✔ Resposta objetiva
A técnica convencional envolve planejamento pré-operatório baseado em exames radiográficos, seguido de incisão gengival para exposição do osso e posicionamento do implante durante o ato cirúrgico com ajustes clínicos conforme a anatomia encontrada.
✔ Resposta aprofundada
A técnica convencional é amplamente utilizada e apresenta elevados índices de sucesso quando bem executada. Nesse método, realiza-se uma incisão na gengiva para exposição direta do osso alveolar, permitindo visualização anatômica ampla.
Embora o planejamento radiográfico seja realizado previamente, parte da decisão sobre angulação e profundidade pode ocorrer durante o procedimento, com base na anatomia observada no momento cirúrgico.
Essa abordagem oferece grande controle visual e tátil ao cirurgião. Entretanto, envolve maior manipulação tecidual, podendo resultar em edema e desconforto pós-operatório mais pronunciado quando comparado à técnica flapless guiada.
Ainda assim, em casos com necessidade de enxertos ósseos extensos ou anatomia complexa, a técnica convencional pode ser estrategicamente indicada.
🦷 4. Qual é a diferença biomecânica e protética entre implante guiado e convencional?
✔ Resposta objetiva
A principal diferença reside no conceito de planejamento reverso e precisão tridimensional. No implante guiado, a posição é determinada digitalmente com base no resultado protético final, enquanto no convencional parte do ajuste ocorre durante a cirurgia, podendo exigir adaptações protéticas posteriores.
✔ Resposta aprofundada
Na implantodontia contemporânea, entende-se que o implante deve ser posicionado para servir à prótese, e não o contrário. Esse conceito é chamado de planejamento reverso.
No implante guiado, o posicionamento tridimensional considera eixo protético, profundidade subgengival, emergência da futura coroa e relação com tecidos moles. Isso reduz risco de coroas desalinhadas ou perfis gengivais inadequados.
Por outro lado, na técnica convencional, embora o planejamento exista, ajustes podem ser feitos intraoperatoriamente, o que pode resultar em necessidade de compensações protéticas.
Assim, do ponto de vista biomecânico e estético, o implante guiado tende a oferecer integração mais precisa entre cirurgia e prótese.
🦷 5. O implante guiado é realmente menos invasivo do que o convencional?
✔ Resposta objetiva
Sim, na maioria dos casos o implante guiado permite abordagem minimamente invasiva, frequentemente por meio de técnica sem retalho (flapless). Isso reduz trauma cirúrgico, preserva a vascularização gengival, diminui edema pós-operatório e favorece recuperação mais confortável e previsível.
✔ Resposta aprofundada
Primeiramente, é essencial compreender que a invasividade cirúrgica está diretamente relacionada ao grau de manipulação tecidual. Na técnica convencional, realiza-se incisão e descolamento gengival para exposição do osso. Embora essa abordagem ofereça ampla visualização, ela também interrompe temporariamente a microcirculação periosteal.
Por outro lado, no implante guiado, quando há volume ósseo adequado e planejamento tridimensional preciso, a instalação pode ser realizada sem abertura extensa da gengiva. A perfuração ocorre por meio do guia cirúrgico, preservando tecidos moles e reduzindo trauma.
Essa preservação vascular é clinicamente relevante, pois mantém melhor nutrição local, favorece cicatrização e reduz a resposta inflamatória inicial. Consequentemente, o paciente tende a apresentar menos edema, menor desconforto e retorno mais rápido às atividades habituais.
Entretanto, é importante destacar que a técnica flapless não é indicada em todos os casos. Situações com necessidade de enxerto ósseo, regeneração tecidual guiada ou anatomia complexa podem exigir abordagem aberta para controle visual direto. Portanto, a menor invasividade depende de diagnóstico criterioso e planejamento responsável.
Implantes Em Curitiba – Dr Cláudio Stroparo e Dr Francisco Stroparo
🦷 6. O tempo cirúrgico é significativamente diferente entre implante guiado e convencional?
✔ Resposta objetiva
De maneira geral, o implante guiado tende a apresentar tempo cirúrgico reduzido, pois o planejamento tridimensional prévio elimina a necessidade de decisões intraoperatórias complexas, tornando o procedimento mais direto, organizado e eficiente.
✔ Resposta aprofundada
Antes de tudo, é fundamental diferenciar tempo cirúrgico de qualidade cirúrgica. A redução do tempo não significa simplificação técnica, mas sim organização prévia do caso.
No implante guiado, a fase mais complexa ocorre antes da cirurgia, no ambiente digital. A posição ideal já foi definida considerando espessura óssea, eixo protético, profundidade e relação com estruturas anatômicas críticas. Dessa forma, durante o ato operatório, o cirurgião executa com precisão o que foi previamente planejado.
Em contrapartida, na técnica convencional, mesmo com exames radiográficos prévios, parte das decisões ocorre durante o procedimento. Ajustes de angulação ou profundidade podem ser necessários conforme a anatomia encontrada, o que naturalmente pode prolongar o tempo operatório.
Além disso, quando a técnica guiada é associada à abordagem minimamente invasiva, há menor necessidade de sutura extensa e menor manipulação tecidual. Consequentemente, o procedimento tende a ser mais ágil, embora a segurança e a precisão permaneçam prioridade absoluta.
🦷 7. O implante guiado é mais seguro do que o convencional?
✔ Resposta objetiva
O implante guiado aumenta significativamente a previsibilidade cirúrgica ao permitir visualização tridimensional prévia de estruturas anatômicas sensíveis e controle preciso da angulação e profundidade do implante. Contudo, a segurança final depende da qualidade do planejamento e da experiência clínica do profissional.
✔ Resposta aprofundada
A segurança em implantodontia está diretamente relacionada ao controle anatômico tridimensional. A tomografia computadorizada de feixe cônico permite avaliar com precisão a espessura óssea, densidade, proximidade do nervo alveolar inferior, seio maxilar e outras estruturas críticas.
No implante guiado, essas informações são integradas digitalmente em um software que simula a posição ideal do implante. O guia cirúrgico físico atua como limitador mecânico, reduzindo variações de angulação e profundidade durante a perfuração.
Entretanto, é essencial compreender que tecnologia não substitui conhecimento anatômico. Um planejamento inadequado pode comprometer resultados mesmo com guia cirúrgico.
Por outro lado, a técnica convencional também pode ser extremamente segura quando realizada por cirurgião experiente. Assim, a maior segurança do guiado decorre da redução de variáveis intraoperatórias, e não da substituição do julgamento clínico.
🦷 8. A precisão estética é realmente superior no implante guiado?
✔ Resposta objetiva
Sim, especialmente em áreas anteriores. O implante guiado permite planejamento reverso, posicionando o implante com base na futura prótese, o que favorece perfil de emergência gengival adequado, alinhamento tridimensional correto e maior previsibilidade estética.
✔ Resposta aprofundada
A estética em implantodontia não depende apenas da coroa protética, mas principalmente da posição tridimensional do implante dentro do osso. Pequenas variações na angulação podem comprometer o eixo da coroa e o contorno gengival.
No planejamento digital guiado, utiliza-se o conceito de planejamento reverso. Ou seja, o implante é posicionado considerando previamente a prótese definitiva. Isso permite definir eixo ideal, profundidade subgengival correta e distância adequada entre estruturas adjacentes.
Esse controle é particularmente relevante na região anterior, onde a harmonia gengival e a simetria do sorriso são altamente exigidas.
Já na técnica convencional, embora excelentes resultados possam ser alcançados, ajustes protéticos podem ser necessários caso o posicionamento não esteja perfeitamente alinhado ao planejamento estético inicial.
🦷 9. Todo paciente pode realizar implante guiado?
✔ Resposta objetiva
Não necessariamente. A indicação do implante guiado depende da disponibilidade óssea, estabilidade do guia cirúrgico, ausência de necessidade extensa de enxertos e condições sistêmicas controladas. Cada caso deve ser individualmente avaliado.
✔ Resposta aprofundada
Embora o implante guiado represente avanço tecnológico significativo, sua indicação deve ser criteriosa.
Primeiramente, é necessário que haja volume ósseo suficiente para permitir instalação precisa sem necessidade de grande remodelação intraoperatória. Em casos de perda óssea acentuada, enxertos prévios podem ser indicados.
Além disso, o guia cirúrgico precisa ter suporte estável — seja em dentes remanescentes, mucosa ou osso. Sem essa estabilidade, a precisão pode ser comprometida.
Portanto, a escolha entre técnica guiada e convencional deve ser baseada em diagnóstico tridimensional detalhado e não apenas na preferência por tecnologia.
🦷 10. O implante guiado reduz dor e inchaço no pós-operatório?
✔ Resposta objetiva
Em grande parte dos casos, sim. A menor manipulação tecidual e a preservação da vascularização gengival tendem a reduzir edema, sangramento e desconforto no pós-operatório inicial.
✔ Resposta aprofundada
A resposta inflamatória pós-operatória é proporcional ao trauma cirúrgico. Quanto maior o descolamento e manipulação dos tecidos, maior tende a ser o edema inicial.
Na técnica guiada minimamente invasiva, a preservação da integridade gengival reduz a interrupção vascular e o trauma cirúrgico.
Além disso, menor necessidade de sutura extensa contribui para redução da irritação mecânica local.
Entretanto, é fundamental esclarecer que qualquer cirurgia envolve processo inflamatório natural. O conforto pós-operatório depende também de fatores individuais, como resposta biológica, controle sistêmico e cumprimento rigoroso das orientações médicas.
🦷 11. Pacientes diabéticos podem realizar implantes dentários com segurança?
✔ Resposta objetiva
Sim, pacientes com diabetes controlado podem realizar implantes dentários com alto índice de sucesso, desde que apresentem controle glicêmico adequado e acompanhamento médico regular. Entretanto, diabetes descompensada aumenta significativamente o risco de infecção e falha na osseointegração.
✔ Resposta aprofundada
Primeiramente, é importante compreender que a osseointegração depende de adequada resposta inflamatória e remodelação óssea. Em pacientes com glicemia descontrolada, ocorre alteração microvascular, redução da resposta imune e prejuízo na cicatrização tecidual.
Quando os níveis de hemoglobina glicada (HbA1c) estão dentro de parâmetros aceitáveis, o risco cirúrgico torna-se semelhante ao de pacientes não diabéticos. Diversos estudos demonstram que implantes em diabéticos controlados apresentam taxas de sucesso comparáveis à população geral.
Entretanto, em casos de diabetes descompensada, há maior predisposição à infecção, retardo de cicatrização e comprometimento da estabilidade óssea ao redor do implante.
Portanto, antes da cirurgia, é fundamental avaliação laboratorial recente, diálogo com o médico assistente e planejamento individualizado, priorizando segurança biológica.
🦷 12. O implante dentário pode falhar com mais frequência em pacientes diabéticos?
✔ Resposta objetiva
O risco de falha aumenta quando a diabetes está descompensada. Contudo, quando há controle metabólico adequado, as taxas de sucesso são semelhantes às de pacientes sem diabetes.
✔ Resposta aprofundada
A falha do implante está relacionada principalmente à ausência de osseointegração adequada ou à infecção peri-implantar precoce.
Em pacientes com hiperglicemia persistente, ocorre redução na atividade osteoblástica, alteração na formação de matriz óssea e comprometimento da resposta imune. Consequentemente, o ambiente biológico torna-se menos favorável à integração do implante.
Entretanto, quando o controle glicêmico é adequado e o paciente segue orientações pós-operatórias rigorosamente, o comportamento biológico tende a ser semelhante ao de indivíduos sistemicamente saudáveis.
Assim, o fator determinante não é a presença do diabetes em si, mas o seu grau de controle metabólico.
🦷 13. Pacientes que utilizam imunossupressores podem realizar implantes?
✔ Resposta objetiva
Sim, porém com avaliação criteriosa e, muitas vezes, em conjunto com o médico responsável. O uso de imunossupressores pode reduzir a capacidade de cicatrização e aumentar o risco de infecção, exigindo protocolo cirúrgico individualizado.
✔ Resposta aprofundada
Pacientes que utilizam imunossupressores — como transplantados, portadores de doenças autoimunes ou em tratamento oncológico — apresentam modulação reduzida do sistema imunológico.
Essa condição pode comprometer a resposta inflamatória inicial necessária para cicatrização adequada e formação óssea ao redor do implante.
Entretanto, a simples utilização de imunossupressores não contraindica automaticamente o procedimento. É necessário avaliar dose, tempo de uso, estabilidade sistêmica e exames laboratoriais recentes.
Além disso, protocolos antibióticos específicos e planejamento minimamente invasivo podem reduzir riscos. Portanto, cada caso deve ser analisado individualmente, priorizando segurança médica e odontológica integrada.

Implantes Em Curitiba – Dr Cláudio Stroparo e Dr Francisco Stroparo
🦷 14. Pacientes com periodontite ativa podem receber implantes?
✔ Resposta objetiva
Não é recomendado instalar implantes na presença de periodontite ativa. A doença periodontal deve estar completamente controlada antes da cirurgia, pois a inflamação crônica e a carga bacteriana aumentam significativamente o risco de peri-implantite e falha precoce da osseointegração.
✔ Resposta aprofundada
Primeiramente, é fundamental compreender que a periodontite é uma doença inflamatória crônica causada por biofilme bacteriano patogênico, capaz de destruir os tecidos de suporte do dente, incluindo o osso alveolar. Esse ambiente inflamatório altera a resposta imunológica local e compromete a estabilidade óssea.
Se um implante for instalado em meio a uma inflamação ativa, o tecido ósseo já se encontra biologicamente fragilizado. Além disso, a presença de bactérias periodontopatogênicas aumenta o risco de colonização precoce da superfície do implante, favorecendo o desenvolvimento de peri-implantite.
A peri-implantite é uma condição inflamatória que pode levar à perda óssea progressiva ao redor do implante. Portanto, ignorar a doença periodontal antes da cirurgia compromete diretamente a previsibilidade a longo prazo.
Dessa forma, antes de qualquer instalação de implante, é indispensável realizar tratamento periodontal completo, controle de placa, estabilização gengival e reavaliação clínica criteriosa. Apenas após ambiente periodontal saudável o implante deve ser considerado.
🦷 15. Hipotireoidismo interfere na osseointegração?
✔ Resposta objetiva
O hipotireoidismo controlado por medicação geralmente não contraindica implantes. Entretanto, quando descompensado, pode interferir no metabolismo ósseo e retardar processos de cicatrização, exigindo avaliação médica prévia e controle hormonal adequado.
✔ Resposta aprofundada
Os hormônios tireoidianos exercem papel relevante no metabolismo ósseo, influenciando tanto a atividade osteoblástica quanto a remodelação do tecido mineralizado. Em pacientes com hipotireoidismo não tratado, há redução na taxa metabólica geral, incluindo menor atividade celular envolvida na formação óssea.
Consequentemente, a cicatrização pode ocorrer de forma mais lenta, e o processo de osseointegração pode sofrer atraso inicial. Entretanto, essa condição altera-se significativamente quando o paciente está em uso regular de levotiroxina e apresenta exames hormonais estáveis.
Além disso, é importante avaliar sintomas clínicos associados, como fadiga excessiva, retenção de líquidos ou alterações cardiovasculares, que podem impactar o manejo cirúrgico.
Portanto, o hipotireoidismo não representa contraindicação absoluta. O fator determinante é o controle adequado da condição sistêmica antes da intervenção cirúrgica.
🦷 16. Hipertireoidismo aumenta riscos cirúrgicos na implantodontia?
✔ Resposta objetiva
Sim, quando descontrolado. O hipertireoidismo pode aumentar risco cardiovascular, alterar metabolismo ósseo e elevar a resposta inflamatória sistêmica. Contudo, quando estabilizado com acompanhamento médico adequado, o implante pode ser realizado com segurança.
✔ Resposta aprofundada
O hipertireoidismo é caracterizado por aumento da atividade metabólica sistêmica, o que pode gerar taquicardia, hipertensão e maior sensibilidade a estímulos adrenérgicos. Em contexto cirúrgico, isso pode aumentar risco cardiovascular se a condição estiver descompensada.
Além disso, níveis elevados de hormônios tireoidianos podem alterar a dinâmica de remodelação óssea, favorecendo maior reabsorção em determinadas situações.
Entretanto, quando o paciente está sob tratamento adequado, com níveis hormonais estabilizados e acompanhamento endocrinológico regular, o risco cirúrgico torna-se comparável ao de indivíduos sistemicamente saudáveis.
Assim, novamente, o ponto central não é a presença da doença, mas sim o seu grau de controle metabólico antes do procedimento.
🦷 17. Quais exames são realmente indispensáveis antes da cirurgia de implante?
✔ Resposta objetiva
A tomografia computadorizada de feixe cônico é exame indispensável para planejamento tridimensional preciso. Além disso, exames laboratoriais específicos devem ser solicitados conforme histórico médico do paciente, incluindo avaliação glicêmica e hormonal quando necessário.
✔ Resposta aprofundada
A tomografia computadorizada representa o exame mais importante na implantodontia moderna. Ela permite avaliar altura, largura e densidade óssea, além da relação com estruturas anatômicas críticas como nervo alveolar inferior e seio maxilar.
Sem essa análise tridimensional, o planejamento torna-se bidimensional e aumenta o risco de erro de angulação ou profundidade.
Além do exame de imagem, pacientes com condições sistêmicas devem apresentar exames laboratoriais recentes, como hemoglobina glicada em diabéticos ou perfil hormonal em distúrbios tireoidianos.
Portanto, a segurança do implante começa muito antes da cirurgia, na etapa diagnóstica e na integração entre odontologia e medicina.
🦷 18. Por que o escaneamento digital é fundamental no implante guiado?
✔ Resposta objetiva
O escaneamento digital é essencial porque integra a anatomia gengival e dentária ao planejamento tomográfico, permitindo posicionar o implante com base na futura prótese e não apenas no osso disponível.
✔ Resposta aprofundada
A tomografia fornece informações precisas sobre o osso, porém não reproduz com exatidão o contorno gengival e a posição detalhada dos dentes adjacentes.
O escaneamento intraoral complementa essa informação ao capturar a superfície tridimensional da boca com alta precisão.
Quando esses dados são integrados em software de planejamento, é possível aplicar o conceito de planejamento reverso, no qual o implante é posicionado considerando a prótese final ideal.
Consequentemente, o escaneamento digital é peça-chave para alcançar previsibilidade estética, melhor perfil de emergência e integração harmoniosa entre cirurgia e reabilitação protética.
🦷 19. Quais cuidados devem ser adotados antes da cirurgia de implante?
✔ Resposta objetiva
Antes da cirurgia de implante, é fundamental realizar avaliação clínica detalhada, exames de imagem tridimensionais, controle de doenças sistêmicas, estabilização periodontal e planejamento protético prévio. A preparação adequada reduz riscos e aumenta a previsibilidade da osseointegração.
✔ Resposta aprofundada
Primeiramente, o sucesso do implante começa muito antes do ato cirúrgico. A avaliação clínica deve considerar histórico médico completo, medicações em uso, hábitos como tabagismo e condições sistêmicas associadas.
Em seguida, a análise tomográfica permite verificar volume e densidade óssea, proximidade de estruturas anatômicas e necessidade de enxertos. Sem essa etapa, a cirurgia torna-se menos previsível.
Além disso, é indispensável garantir que a saúde gengival esteja controlada. Inflamações ativas comprometem a cicatrização e aumentam o risco de complicações.
Por fim, o planejamento protético prévio define posição ideal do implante, eixo de carga e resultado estético desejado. Dessa forma, a cirurgia passa a ser parte de um plano integrado e não um procedimento isolado.

Implantes Em Curitiba – Dr Cláudio Stroparo e Dr Francisco Stroparo
🦷 20. É necessário jejum antes da cirurgia de implante?
✔ Resposta objetiva
Na maioria das cirurgias realizadas sob anestesia local, não é necessário jejum absoluto. Pelo contrário, recomenda-se alimentação leve antes do procedimento para manter estabilidade glicêmica e conforto durante a cirurgia. O jejum é indicado apenas quando há sedação medicamentosa ou anestesia assistida.
✔ Resposta aprofundada
Primeiramente, é importante diferenciar cirurgias sob anestesia local das realizadas com sedação venosa ou anestesia geral. Em procedimentos realizados apenas com anestésico local, o paciente permanece consciente e com reflexos preservados, não havendo risco de broncoaspiração associado à alimentação prévia.
Além disso, manter níveis glicêmicos estáveis é particularmente importante em pacientes ansiosos ou diabéticos, pois episódios de hipoglicemia podem gerar desconforto durante o procedimento.
Entretanto, quando há indicação de sedação consciente com medicamentos ansiolíticos ou sedação venosa, protocolos específicos de jejum devem ser seguidos para garantir segurança anestésica.
Portanto, as orientações devem ser individualizadas conforme tipo de anestesia, condição sistêmica e complexidade cirúrgica.
🦷 21. Pacientes que utilizam anticoagulantes podem realizar implantes?
✔ Resposta objetiva
Sim, na maioria dos casos é possível realizar implantes em pacientes anticoagulados, desde que haja avaliação médica prévia e controle adequado do risco hemorrágico. A suspensão da medicação nem sempre é necessária e deve ser cuidadosamente ponderada.
✔ Resposta aprofundada
Pacientes em uso de anticoagulantes, como varfarina ou anticoagulantes orais diretos (DOACs), apresentam risco aumentado de sangramento. Entretanto, a interrupção inadequada da medicação pode aumentar risco tromboembólico grave, como AVC ou trombose.
Portanto, a decisão não deve ser tomada de forma isolada. É essencial avaliar o INR (no caso da varfarina), o tipo de medicamento utilizado e o risco cardiovascular do paciente em conjunto com o médico assistente.
Além disso, técnicas minimamente invasivas, como implante guiado flapless, reduzem trauma cirúrgico e sangramento intraoperatório, favorecendo maior segurança.
Dessa forma, o planejamento deve equilibrar risco hemorrágico e risco tromboembólico, priorizando conduta individualizada baseada em evidência científica.
🦷 22. O tabagismo interfere na osseointegração?
✔ Resposta objetiva
Sim. O tabagismo compromete significativamente a osseointegração ao reduzir vascularização, alterar resposta inflamatória e aumentar risco de peri-implantite e perda óssea marginal ao redor do implante.
✔ Resposta aprofundada
A nicotina promove vasoconstrição periférica, reduzindo o fluxo sanguíneo para os tecidos gengivais e ósseos. Consequentemente, há diminuição na chegada de oxigênio e células reparadoras essenciais para cicatrização adequada.
Além disso, o tabagismo altera a função dos fibroblastos e osteoblastos, células fundamentais na regeneração tecidual e formação óssea ao redor do implante.
Estudos demonstram maior incidência de falha precoce e peri-implantite em pacientes fumantes, especialmente quando o consumo é elevado.
Embora não seja contraindicação absoluta, recomenda-se fortemente a redução ou suspensão do tabagismo antes e após a cirurgia para melhorar prognóstico e longevidade do tratamento.
🦷 23. Como é realizada a cirurgia de implante guiado passo a passo?
✔ Resposta objetiva
A cirurgia guiada inicia-se com planejamento digital tridimensional integrado à tomografia e escaneamento intraoral. Em seguida, confecciona-se guia cirúrgico personalizado que direciona perfuração e instalação do implante com precisão milimétrica, respeitando posição protética ideal.
✔ Resposta aprofundada
O processo começa com aquisição de tomografia computadorizada de feixe cônico e escaneamento intraoral digital. Esses dados são integrados em software especializado que permite planejar tridimensionalmente a posição do implante.
No ambiente virtual, define-se eixo protético, profundidade, angulação e relação com estruturas anatômicas críticas. Esse planejamento considera não apenas o osso disponível, mas a futura prótese.
Após aprovação do planejamento, confecciona-se guia cirúrgico personalizado, geralmente por impressão 3D. Durante a cirurgia, o guia é estabilizado na boca e controla mecanicamente a direção das brocas por meio de anéis metálicos.
Consequentemente, a execução cirúrgica torna-se altamente previsível, reduzindo variações intraoperatórias e aumentando precisão protética final.
🦷 24. Como é realizada a cirurgia de implante convencional passo a passo?
✔ Resposta objetiva
Na técnica convencional, realiza-se incisão gengival com descolamento do retalho para exposição do osso. A perfuração ocorre de forma sequencial, respeitando protocolos de diâmetro e profundidade, seguida da instalação do implante e sutura dos tecidos.
✔ Resposta aprofundada
Inicialmente, após anestesia local, realiza-se incisão na gengiva e descolamento do retalho para visualização direta do osso alveolar. Essa etapa permite avaliar anatomia e possíveis irregularidades ósseas.
Em seguida, a perfuração é realizada de forma progressiva, utilizando brocas de diâmetro crescente até atingir dimensão compatível com o implante planejado.
O implante é então inserido na profundidade adequada, buscando estabilidade primária suficiente, que é fator determinante para sucesso inicial.
Após instalação, os tecidos são reposicionados e suturados. Embora mais invasiva, essa técnica oferece controle visual amplo e é especialmente útil em casos com necessidade de enxertos ou anatomia complexa.
🦷 25. Quando é necessário realizar enxerto ósseo antes do implante?
✔ Resposta objetiva
O enxerto ósseo é indicado quando o volume ósseo disponível é insuficiente para garantir estabilidade primária adequada e posicionamento tridimensional ideal do implante, seja por reabsorção óssea pós-extração ou doença periodontal prévia.
✔ Resposta aprofundada
Após a perda dentária, ocorre reabsorção óssea progressiva, principalmente nos primeiros meses. Essa perda pode comprometer espessura e altura óssea necessárias para implantes.
Quando a espessura óssea é insuficiente, o implante pode não alcançar estabilidade primária adequada, aumentando risco de falha precoce.
Nesses casos, pode-se realizar enxerto ósseo utilizando biomateriais, osso autógeno ou técnicas de regeneração óssea guiada, visando reconstruir volume e arquitetura adequados.
O enxerto não é apenas uma etapa técnica, mas uma estratégia biológica para restabelecer suporte estrutural seguro e esteticamente favorável.

Implantes Em Curitiba – Dr Cláudio Stroparo e Dr Francisco Stroparo
🦷 26. É possível colocar implante imediatamente após a extração?
✔ Resposta objetiva
Sim, o implante imediato pode ser realizado logo após a extração em casos selecionados, desde que haja ausência de infecção ativa significativa, preservação das paredes ósseas e possibilidade de alcançar estabilidade primária adequada.
✔ Resposta aprofundada
O implante imediato apresenta vantagens como redução do número de cirurgias e preservação da arquitetura gengival e óssea.
Entretanto, é indispensável que as paredes ósseas estejam preservadas e que não haja infecção ativa extensa na região.
Além disso, a estabilidade primária — ou seja, a fixação mecânica inicial do implante no osso — deve ser suficiente para permitir previsibilidade da osseointegração.
Portanto, embora seja técnica segura quando bem indicada, ela exige diagnóstico criterioso, análise tomográfica detalhada e planejamento preciso para evitar complicações futuras.
🦷 27. Como deve ser conduzido o pós-operatório imediato após a cirurgia de implante?
✔ Resposta objetiva
O pós-operatório imediato exige controle da inflamação, proteção da estabilidade inicial do implante e rigor na higiene e medicação prescrita. As primeiras 72 horas são decisivas para a formação do coágulo estável e início do processo de osseointegração.
✔ Resposta aprofundada
Primeiramente, é essencial compreender que o processo de osseointegração começa imediatamente após a instalação do implante. Nas primeiras horas, forma-se um coágulo sanguíneo ao redor da superfície do implante, que servirá de matriz para migração celular e formação óssea inicial.
Qualquer instabilidade excessiva ou infecção nessa fase pode comprometer a integração biológica. Por isso, recomenda-se repouso relativo, evitar esforço físico intenso e manter controle rigoroso das medicações prescritas.
Além disso, compressas frias nas primeiras 24 horas ajudam a reduzir edema e resposta inflamatória exagerada. A manutenção da cabeça levemente elevada ao deitar também contribui para controle do inchaço.
Portanto, o sucesso inicial do implante não depende apenas da técnica cirúrgica, mas da colaboração do paciente nas primeiras etapas da cicatrização.
🦷 28. Como deve ser a alimentação após a colocação do implante?
✔ Resposta objetiva
A alimentação deve ser fria ou morna e de consistência macia nos primeiros dias, evitando carga mastigatória direta sobre o implante. A progressão alimentar deve ocorrer conforme evolução da cicatrização e estabilidade clínica.
✔ Resposta aprofundada
Nas primeiras 24 a 48 horas, recomenda-se dieta fria, pois o frio auxilia na vasoconstrição local e redução do edema. Alimentos pastosos e de fácil mastigação reduzem risco de micromovimentação do implante.
A estabilidade primária — ou seja, a fixação mecânica inicial do implante no osso — é crucial nesse período. Movimentos excessivos podem interferir na formação óssea adequada ao redor da superfície do implante.
Além disso, alimentos muito quentes devem ser evitados inicialmente, pois podem aumentar fluxo sanguíneo local e intensificar inflamação.
Gradualmente, conforme cicatrização evolui, a alimentação pode ser normalizada sob orientação profissional.
🦷 29. Como deve ser realizada a higiene bucal após a cirurgia?
✔ Resposta objetiva
A higiene bucal deve ser mantida desde o primeiro dia, com escovação cuidadosa e controle bacteriano rigoroso. A área operada deve ser higienizada delicadamente para evitar trauma, mantendo o ambiente biológico saudável para a osseointegração.
✔ Resposta aprofundada
A presença de biofilme bacteriano é um dos principais fatores de risco para infecção pós-operatória e peri-implantite precoce. Portanto, suspender a higiene não é uma opção.
Entretanto, a escovação na região operada deve ser suave nos primeiros dias, utilizando escova de cerdas macias e evitando pressão direta excessiva.
Em muitos casos, recomenda-se enxaguatório antisséptico à base de clorexidina por período limitado, reduzindo carga bacteriana enquanto a escovação é retomada progressivamente.
Manter ambiente bucal controlado é fundamental para que o implante se integre ao osso em condições ideais.
🦷 30. O que deve ser evitado após a cirurgia de implante?
✔ Resposta objetiva
Devem ser evitados tabagismo, consumo de álcool, esforço físico intenso, manipulação da área operada e carga mastigatória direta sobre o implante durante o período inicial de cicatrização.
✔ Resposta aprofundada
O tabagismo compromete a vascularização local e interfere diretamente na formação óssea inicial. Portanto, sua suspensão temporária ou definitiva é fortemente recomendada.
O consumo de álcool pode alterar resposta inflamatória e interagir com medicações prescritas, prejudicando cicatrização.
Atividades físicas intensas nas primeiras 48 a 72 horas podem aumentar pressão arterial e risco de sangramento.
Além disso, manipular a região com língua ou objetos pode desestabilizar o coágulo inicial e aumentar risco de contaminação bacteriana.

🦷 31. O que é carga imediata e quando ela é indicada?
✔ Resposta objetiva
Carga imediata é a instalação de prótese provisória no mesmo dia ou em poucos dias após a cirurgia, desde que o implante apresente estabilidade primária adequada e critérios biomecânicos seguros.
✔ Resposta aprofundada
Tradicionalmente, aguardava-se período de cicatrização de 3 a 6 meses antes da instalação protética. Entretanto, estudos demonstraram que, quando há torque de inserção adequado e ausência de micromovimentação excessiva, a carga imediata pode ser previsível.
A estabilidade primária é fator determinante. Geralmente, valores adequados de torque e análise clínica da fixação são considerados antes da decisão.
Além disso, a prótese provisória imediata deve ser cuidadosamente ajustada para evitar sobrecarga funcional durante fase inicial de cicatrização.
Quando bem indicada, essa abordagem oferece benefício estético e psicológico significativo, especialmente em regiões anteriores.
🦷 32. Como funciona a fase protética após a osseointegração?
✔ Resposta objetiva
Após confirmação clínica e radiográfica da osseointegração, inicia-se a fase protética, que envolve modelagem gengival, escaneamento digital preciso e confecção da coroa definitiva personalizada para restabelecer função e estética.
✔ Resposta aprofundada
A fase protética é tão importante quanto a cirurgia. Inicialmente, pode ser instalado cicatrizador gengival para moldar o contorno dos tecidos moles.
Em seguida, realiza-se escaneamento intraoral digital para capturar posição tridimensional exata do implante e sua relação com dentes adjacentes.
A prótese definitiva é confeccionada considerando oclusão, alinhamento, carga mastigatória e estética facial.
Portanto, a integração entre cirurgia e prótese determina longevidade funcional e resultado estético final.
🦷 33. Qual a importância da prótese provisória?
✔ Resposta objetiva
A prótese provisória não é apenas temporária; ela desempenha papel fundamental na modelagem gengival, avaliação funcional e preparação do tecido para receber a prótese definitiva.
✔ Resposta aprofundada
O provisório permite ajustar formato, tamanho e posição antes da confecção final.
Além disso, ele auxilia na modelagem do perfil de emergência gengival, especialmente em áreas estéticas.
Funcionalmente, permite avaliar adaptação oclusal e conforto mastigatório.
Assim, o provisório faz parte da estratégia protética e não deve ser encarado como etapa secundária.
🦷 34. Como funcionam os implantes múltiplos e protocolo fixo?
✔ Resposta objetiva
Implantes múltiplos e prótese protocolo fixa seguem os mesmos princípios de osseointegração, porém exigem planejamento biomecânico complexo para adequada distribuição de carga e estabilidade estrutural de longo prazo.
✔ Resposta aprofundada
Em casos de perda total dentária, múltiplos implantes são instalados estrategicamente para suportar prótese fixa completa.
A distribuição adequada desses implantes é essencial para equilibrar forças mastigatórias e evitar sobrecarga pontual.
Além disso, o planejamento digital permite definir angulação e posicionamento ideais, principalmente quando se utilizam implantes inclinados para evitar estruturas anatômicas.
Consequentemente, o protocolo fixo exige integração precisa entre cirurgia, prótese e análise oclusal para garantir longevidade e estabilidade.
🦷 35. É necessário corrigir dentes mal posicionados antes de realizar um implante?
✔ Resposta objetiva
Em muitos casos, sim. Quando há desalinhamento dentário, inclinações inadequadas ou perda de espaço, o tratamento ortodôntico prévio pode ser essencial para criar condições ideais de posicionamento tridimensional do implante e garantir resultado estético e funcional superior.
✔ Resposta aprofundada
Primeiramente, é importante compreender que o implante deve ser posicionado de acordo com o eixo protético ideal. Quando dentes vizinhos estão inclinados ou ocupam parcialmente o espaço da perda dentária, o posicionamento do implante pode ficar comprometido.
Além disso, a ausência prolongada de um dente frequentemente leva à migração dos dentes adjacentes e extrusão do dente antagonista. Esse desequilíbrio altera o espaço disponível e compromete a futura prótese.
Nesses casos, o tratamento ortodôntico prévio — inclusive com alinhadores transparentes como o Invisalign — permite reorganizar o espaço de forma controlada e previsível.
Consequentemente, o implante passa a ser instalado em ambiente estruturalmente equilibrado, favorecendo estética gengival adequada e distribuição de carga mastigatória mais harmônica.
🦷 36. O Invisalign pode ser utilizado antes de um implante dentário?
✔ Resposta objetiva
Sim. O Invisalign pode ser utilizado para alinhar dentes, corrigir inclinações e restabelecer espaço adequado antes da instalação do implante, otimizando o resultado estético e funcional final.
✔ Resposta aprofundada
A ortodontia pré-implantar é uma estratégia cada vez mais adotada na odontologia moderna. O Invisalign permite movimentações dentárias precisas e planejadas digitalmente, sem comprometer estética durante o tratamento.
Quando há perda de espaço ou inclinação inadequada dos dentes vizinhos, o alinhamento ortodôntico corrige o eixo dental e restabelece proporção adequada para instalação do implante.
Além disso, o planejamento digital integrado entre ortodontia e implantodontia permite prever o posicionamento ideal do implante já na fase ortodôntica.
Portanto, o tratamento combinado evita soluções protéticas compensatórias e eleva o padrão do resultado final.
🦷 37. Qual é a vida útil de um implante dentário?
✔ Resposta objetiva
Quando bem planejado, corretamente instalado e mantido com acompanhamento periódico, o implante dentário pode durar décadas. Sua longevidade depende de fatores biológicos, controle de higiene e estabilidade sistêmica do paciente.
✔ Resposta aprofundada
Os implantes apresentam altas taxas de sucesso a longo prazo, frequentemente superiores a 90% em acompanhamento de 10 a 15 anos.
Entretanto, a longevidade não depende apenas do material do implante, mas da manutenção da saúde peri-implantar. A peri-implantite é a principal causa de perda tardia.
Além disso, fatores como tabagismo, diabetes descontrolada e higiene inadequada aumentam risco de complicações.
Portanto, implantes devem ser encarados como reabilitação de longo prazo que exige manutenção periódica e controle clínico contínuo.
🦷 38. O implante pode desenvolver inflamação ao longo do tempo?
✔ Resposta objetiva
Sim. Assim como dentes naturais podem desenvolver doença periodontal, implantes podem apresentar mucosite ou peri-implantite se houver acúmulo de biofilme e ausência de manutenção adequada.
✔ Resposta aprofundada
A mucosite peri-implantar é inflamação superficial da gengiva ao redor do implante e pode ser revertida com tratamento adequado.
Entretanto, quando não tratada, pode evoluir para peri-implantite, caracterizada por perda óssea progressiva ao redor do implante.
Essa condição está fortemente associada à higiene deficiente, histórico de periodontite e tabagismo.
Por isso, consultas periódicas e acompanhamento profissional são fundamentais para monitorar saúde peri-implantar.
🦷 39. Com que frequência é necessário realizar manutenção após implantes?
✔ Resposta objetiva
Recomenda-se acompanhamento clínico e radiográfico periódico, geralmente a cada 6 meses, para monitorar tecidos peri-implantares, estabilidade protética e saúde gengival.
✔ Resposta aprofundada
A manutenção periódica permite identificar sinais iniciais de inflamação antes que evoluam para perda óssea.
Durante as consultas, são avaliados sangramento gengival, profundidade de sondagem e estabilidade da prótese.
Além disso, a profilaxia profissional remove biofilme e cálculo ao redor do implante, reduzindo risco de complicações.
Portanto, a manutenção faz parte integrante do tratamento e não deve ser negligenciada.
🦷 40. O que realmente determina o sucesso de um implante dentário?
✔ Resposta objetiva
O sucesso do implante depende da combinação entre diagnóstico preciso, planejamento tridimensional adequado, técnica cirúrgica correta, controle sistêmico do paciente e manutenção periódica a longo prazo.
✔ Resposta aprofundada
A implantodontia moderna não é apenas um ato cirúrgico, mas um processo integrado. O diagnóstico inicial define viabilidade óssea e condições sistêmicas.
O planejamento tridimensional garante posicionamento adequado para função e estética.
A execução cirúrgica deve respeitar princípios biológicos de estabilidade primária e preservação tecidual.
Entretanto, o fator decisivo a longo prazo é a manutenção. O implante é uma estrutura biológica integrada ao organismo e requer acompanhamento contínuo.
Assim, o sucesso é resultado da soma entre ciência, tecnologia, técnica e compromisso do paciente.
🔵 CONCLUSÃO OBJETIVA
Os implantes dentários representam a solução mais previsível e duradoura para substituição de dentes perdidos. Entretanto, seu sucesso depende de diagnóstico rigoroso, planejamento tridimensional preciso e acompanhamento contínuo. A integração entre cirurgia, prótese e, quando necessário, ortodontia eleva significativamente a qualidade do resultado final.
🔵
CONCLUSÃO APROFUNDADA
A Implantodontia contemporânea deixou de ser apenas um procedimento cirúrgico para se tornar um processo clínico integrado, que envolve diagnóstico minucioso, planejamento digital tridimensional e execução técnica precisa. Atualmente, a previsibilidade dos implantes dentários está diretamente relacionada à capacidade de integrar biologia óssea, análise oclusal, estética gengival e tecnologia digital em um único plano de tratamento estruturado. Portanto, o sucesso não começa na cirurgia, mas sim na fase diagnóstica.
Além disso, a evolução do planejamento guiado por computador permitiu maior controle tridimensional, redução de variáveis intraoperatórias e melhor integração entre cirurgia e prótese. No entanto, é fundamental compreender que tecnologia não substitui conhecimento clínico. A correta indicação da técnica — seja guiada ou convencional — depende da análise individualizada de cada paciente, considerando volume ósseo, condições sistêmicas, histórico periodontal e objetivos estéticos.
Outro aspecto determinante é a visão multidisciplinar. Em muitos casos, o implante ideal exige preparação prévia, como tratamento periodontal ou correção ortodôntica com alinhadores transparentes para reorganizar espaço e eixo dental. Essa abordagem integrada evita soluções compensatórias e eleva significativamente o padrão do resultado final, tanto do ponto de vista funcional quanto estético.
Entretanto, o tratamento não se encerra com a instalação da prótese definitiva. A longevidade do implante está diretamente relacionada à manutenção periódica, controle de biofilme e acompanhamento profissional contínuo. Assim como dentes naturais, implantes requerem cuidado e monitoramento para preservar estabilidade óssea ao longo dos anos.



